30 апреля и 8 мая - с 8:00 до 19:00
1, 9 мая - выходной
2 - 7 мая, 10 - 11 мая с 8:00 до 20:00
тел: +7 (499) 450-88-89
+7(499) 450-49-89
Уважаемые пользователи! Сообщаем Вам, что на сайте ведутся технические работы. Страницы сайта могут быть временно недоступны. Приносим свои извинения за возможные неудобства.
30 апреля и 8 мая - с 8:00 до 19:00
1, 9 мая - выходной
2 - 7 мая, 10 - 11 мая с 8:00 до 20:00
+7(499)450-88-89 (запись на приём)
Позвонить
Хроническая венозная недостаточность

Крылов Алексей Юрьевич
Д.м.н., профессор кафедры факультетской хирургии № 2
флеболог экспертного класса
ХРОНИЧЕСКАЯ ВЕНОЗНАЯ НЕДОСТАТОЧНОСТЬ — ПРИГОВОР ИЛИ ДИАГНОЗ?
Хроническая венозная недостаточность нижних конечностей — довольно распространенное заболевание, причинами которого являются застой и нарушения венозного кровообращения в нижних конечностях. Внешние проявления хронической венозной недостаточности крайне разнообразны от легкой венозной паутинки капилляров на коже бедер или голеней до огромных незаживающих трофических язв, приводящих пациента к инвалидности.



Пожалуй, вряд ли найдется человек, который на протяжении жизни ни разу не испытывал боли и чувство тяжести в ногах, усталость после физической нагрузки, ночные судороги в икроножных мышцах, небольшую отечность в области голеностопного сустава, проявляющуюся в виде следов резинки на коже после снятия носка. Большинство людей испытывают подобные проблемы эпизодически и поэтому не обращают на них никакого внимания, однако, статистика неумолима — 20–30% взрослого населения страдает от этих проблем постоянно. Именно представители этой группы чаще других являются нашими пациентами.
Сама по себе хроническая венозная недостаточность не опасна, однако с течением времени при наличии симптомов и отсутствии лечения заболевание прогрессирует, и могут появляться варикозно расширенные подкожные вены, пигментация кожи голени, длительно незаживающие трофические язвы и др. Отсутствие на ногах
Вот
Описанное выше вовсе не означает, что лечение хронической венозной недостаточности это проблема чисто женская. По статистике каждая четвертая женщина и каждый пятый мужчина страдают от заболеваний вен нижних конечностей. Природа этого заболевания у мужчин несколько иная (тяжелый физический труд, наследственная предрасположенность, повышенная нагрузка на ноги, более частые травмы ног, высокий рост и др.), что не делает их лечение более легким.
Для более полного освещения затронутой проблемы можно построить статью в виде ответов на наиболее часто задаваемые пациентами вопросы, с которыми сталкиваешься на многочисленных консультациях.
Каковы наиболее частые причины развития хронической венозной недостаточности?
Для того, чтобы лучше разобраться в причинах, происходящих в организме изменений необходимо обратиться к анатомии. Вены — это сосуды, которые несут кровь от периферических тканей к сердцу. В нижних конечностях существует две венозные системы — поверхностная (в подкожной клетчатке) и глубокая (глубоко между мышцами).
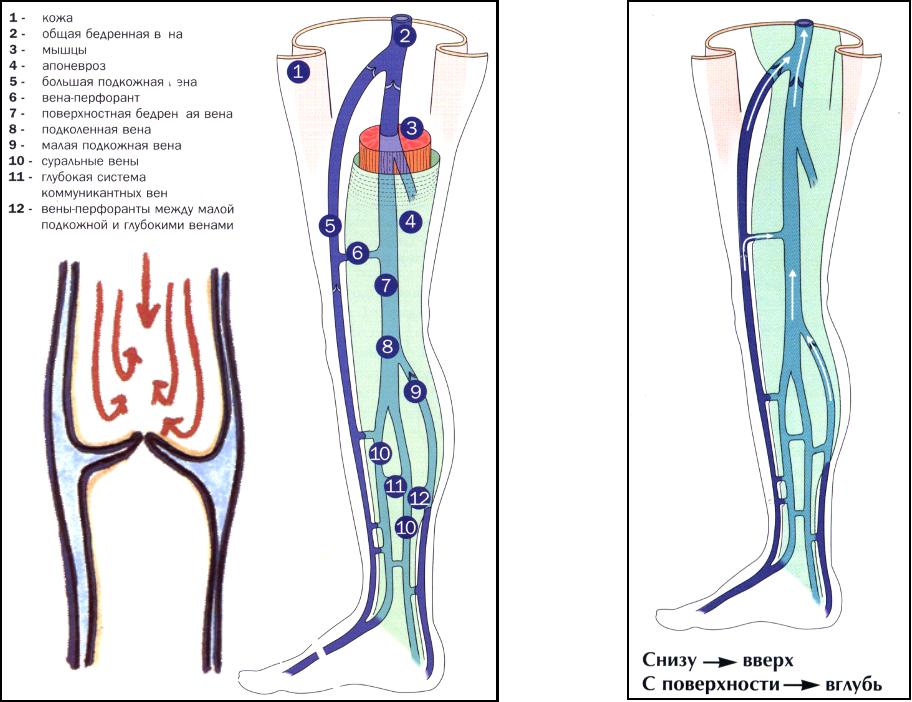
Основной кровоток в ногах проходит по глубоким венам, поэтому при их поражении (чаще всего образовании тромба) возникает опасное заболевание, которое может приводить к инвалидности пациента. Если при поражении поверхностных вен глубокие вены признаются здоровыми, то возможны любые виды лечения (склеротерапия, компрессионное лечение, удаление пораженных поверхностных вен хирургическим путем, лазерная облитерация стволов поверхностных вен) без опасности нарушения кровообращения в ногах. В норме в нижних конечностях кровь движется только вверх. Это движение обеспечивается сокращениями окружающих их мышц и работой венозных клапанов. Недостаточно эффективная работа клапанов (врожденная недоразвитость створок клапанов или разрушение створок клапанов после перенесенного тромбоза), а также гиподинамия (малоподвижный образ жизни) приводят к венозному застою и частичному поступлению крови вниз, что способствует повышению венозного давления на периферии (в области стопы и голени). Повышенное венозное давление вызывает расширение подкожных вен, отеки, все симптомы хронической венозной недостаточности.
Истинных причин развития хронической венозной недостаточности много. Среди этого многообразия выделяют несколько наиболее важных (распространенных).


Многими учеными признается факт появления этой болезни как своеобразную «расплату» человечества за прямохождение. Животные имеют несколько иное строение венозной системы и хронической венозной недостаточностью не страдают. Первыми в группу риска попадают лица, которые по роду профессиональной деятельности длительное время проводят на ногах (хирурги, учителя, повара, парикмахеры и др.). Значительно облегчить выпадающие на ноги нагрузки поможет ношение в течение рабочего времени специального медицинского компрессионного трикотажа (колгот, гольф), о чем будет сказано ниже.
Необходимо помнить о наследственном характере заболевания. Однако, это не означает, что наличие заболевания у одного из родителей обязательно проявится заболеванием у детей. По наследству передается лишь предрасположенность к развитию этого заболевания. Сама болезнь развивается в каждом конкретном организме под влиянием
Особое место среди причин развития хронической венозной недостаточности болезни занимают гормональные нарушения. Это в большей степени относится к женщинам,
Не стоит сильно расстраиваться, если
Какое влияние на развитие хронической венозной недостаточности оказывают беременность и роды?
Конечно, состояние беременности как процесс, регулируемый и полностью зависящий от гормонов, не может не отражаться на состоянии вен. Необходимо отметить несколько моментов. Далеко не у всех рожавших женщин развивается тот и ли иной вид хронической венозной недостаточности, а только у имеющих наследственную предрасположенность. Во время беременности, так определила природа, в течение 9 месяцев в организме женщины не хватает эстрогенов, гормонов повышающих тонус венозных сосудов (создаются условия для венозного застоя), а также постепенно увеличивающаяся матка сдавливает крупные сосуды на уровне таза, что приводит к некоторому повышению давления в венах конечностей (формируется венозная гипертензия). Все эти факторы могут приводить к развитию заболевания.
Рекомендации не очень сложны.
После родов гормональный фон женщины обычно приходит к норме уже через 6 месяцев. До истечения этого периода проводить
Что делать, если уже появились жалобы, а внешне ноги совершенно благополучны?
Довольно часто на консультациях приходится сталкиваться с пациентами, которых привели к
Не очень сложным, но достаточно эффективным для пациентов с начальными проявлениями хронической венозной недостаточности является рекомендация выполнения комплекса упражнений (лечебная физкультура), направленных на улучшение кровообращения в венах ног (см. ниже).
Как правило, для облегчения состояния пациентам рекомендуют принимать во внутрь или в виде мазей так называемые венотоники,
В данной группе пациентов существенную пользу для здоровья окажет постоянное ношения индивидуально подобранного медицинского компрессионного трикотажа (см. ниже).
Что такое компрессионные колготы и как их правильно выбрать?
Очень важный вопрос профилактики и лечения хронической недостаточности — применение специального медицинского компрессионного трикотажа. Компрессия конечностей во время и после лечения, достигаемая ношением эластических бинтов во многом неудобна.
Бинты иногда разматываются, не всегда в удобном месте, врезаются и натирают кожу, не всегда в течение дня имеется возможность перемотать бинт и это надо еще уметь сделать правильно. Большинство женщин в повседневной жизни, особенно в холодное время года широко пользуются различным трикотажем (гольфы, колготы, чулки

Выделяют 4 степени компрессии медицинского трикотажа по уровню давления, развиваемого изделием в области голеностопного сустава. Степень компрессии определяет врач на консультации с учетом характера изменений венозной системы и предстоящих пациенту процедур. Для всех изделий медицинского трикотажа степень компрессии измеряется только в мм рт. ст. (а не в «Денах», что отражает лишь особенности
Если медицинский трикотаж подобрать правильно,
Что такое венозные звездочки и как можно от них избавиться?
«Сосудистые звездочки» или как их называют по научному телеангиоэктазии представляют собой довольно часто встречающуюся проблему (чаще у женщин). На многочисленных консультациях отвечая на разные вопросы «счастливых» обладательниц этого дефекта, хочется сразу их успокоить.
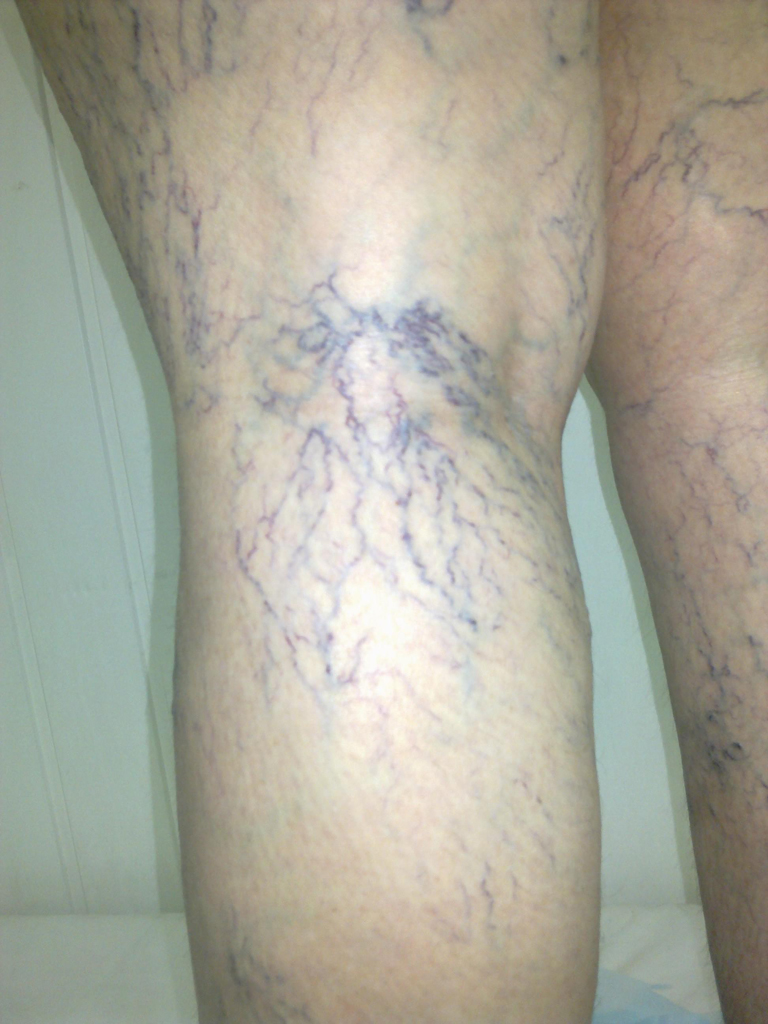
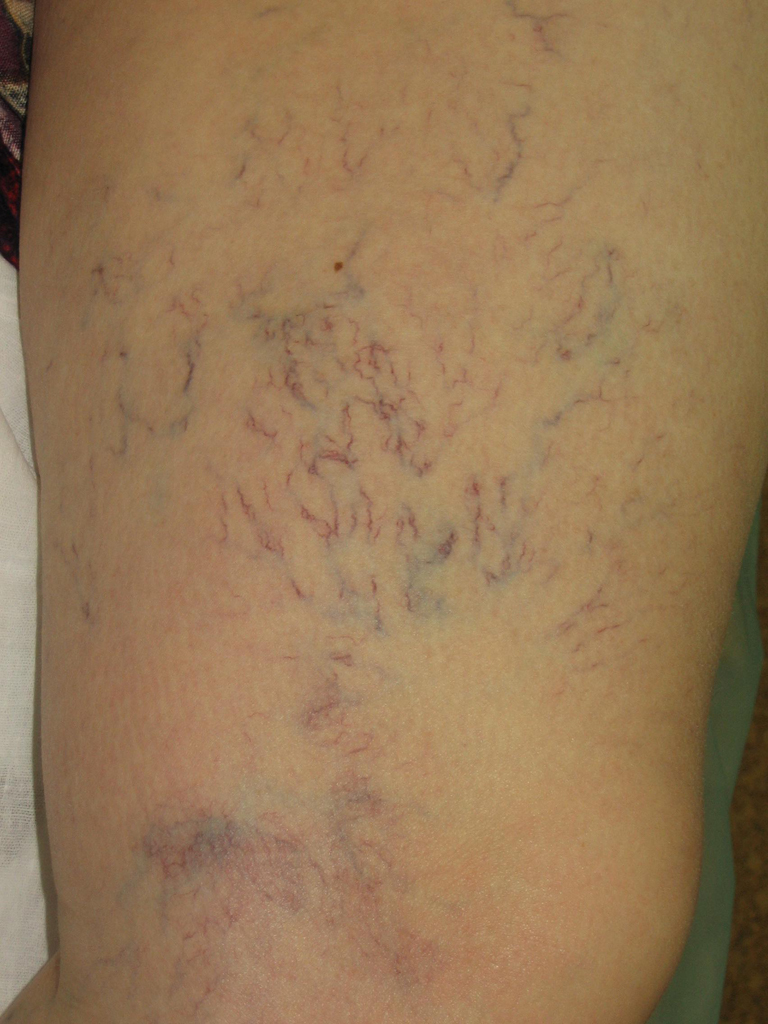
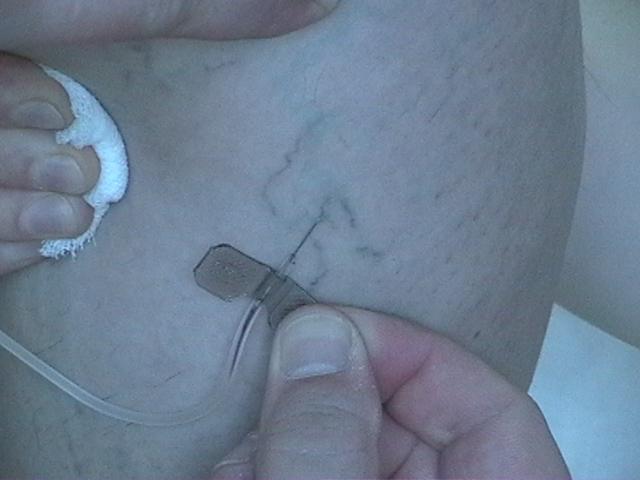
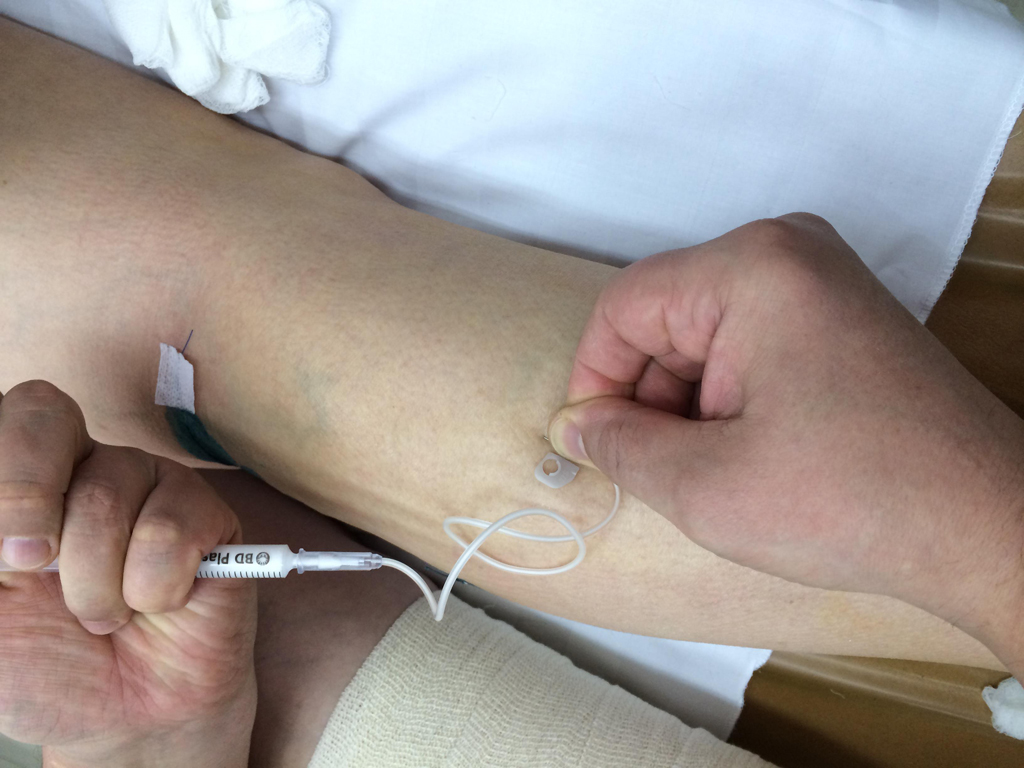
Для лечения «сосудистых звездочек» самым эффективным средством является микросклеротерапия. В чем она заключается? Очень тонкой иглой в каждый капилляр вводят специальный препарат, который в просвете сосуда вызывает воспаление, исходом которого является полная облитерация или «склеивание». Для того чтобы склеивание прошло эффективно, необходимо сосуд прижать и выдержать
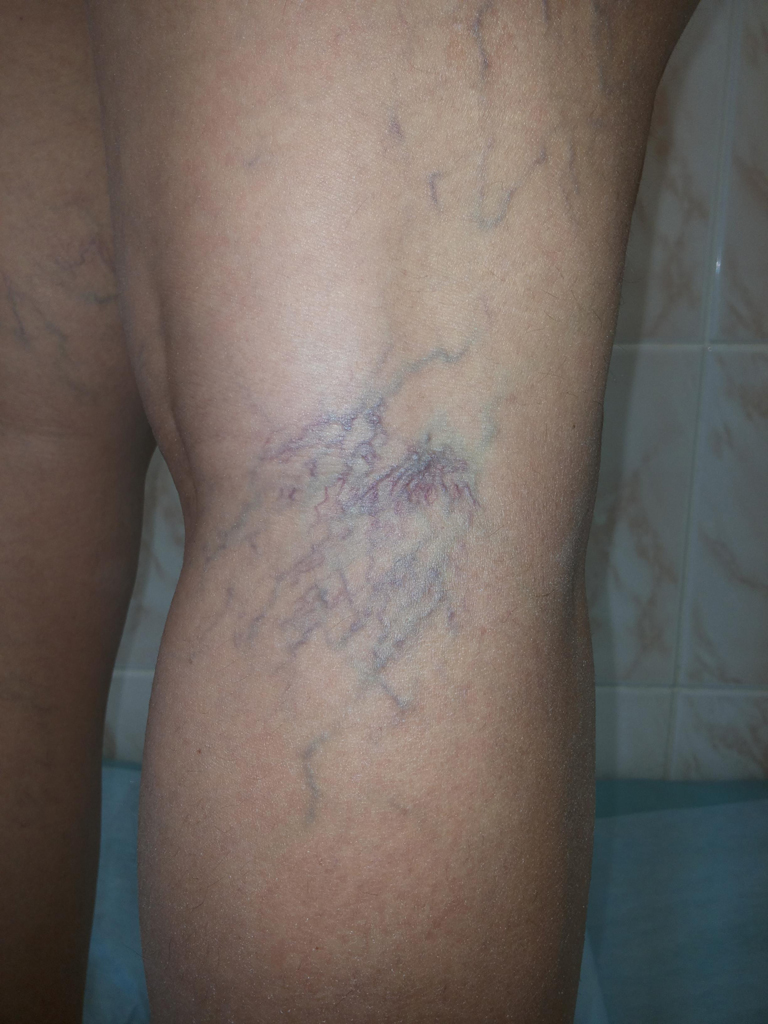

Слева — до процедуры, справа — после
За одну процедуру выполняют от 5 до 10-12 уколов. Для полного излечения необходимо выполнить от 3 до 10 процедур, в редких случаях больше. Всем пациентам, прошедшим лечение, как по поводу сосудистых звездочек, так и по поводу варикозной болезни для повышения эффективности лечения и в профилактических целях после лечения рекомендовано носить индивидуально подобранные компрессионные колготы (см. выше).
Что делать, если на ногах все-таки появились в виде узлов подкожные вены?
Варикозное расширение вен нижних конечностей является наиболее ярким представителем хронической венозной недостаточности. Внешние проявления этого заболевания достаточно характерны и выглядят в виде расширения подкожных вен на голени или бедре.
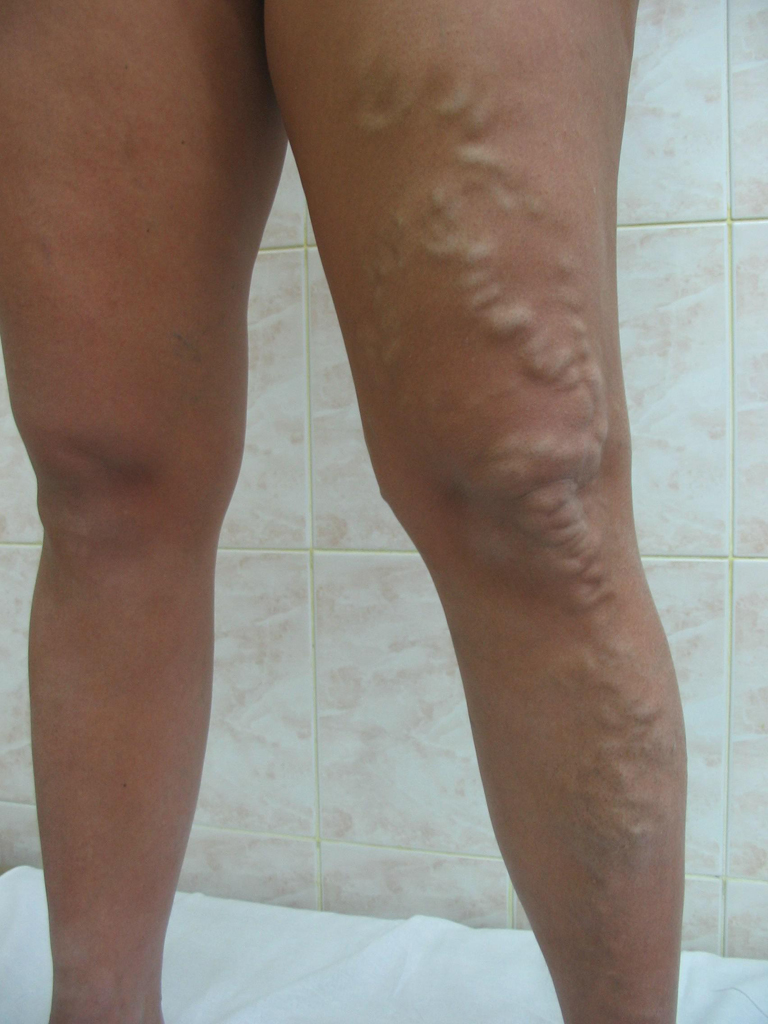
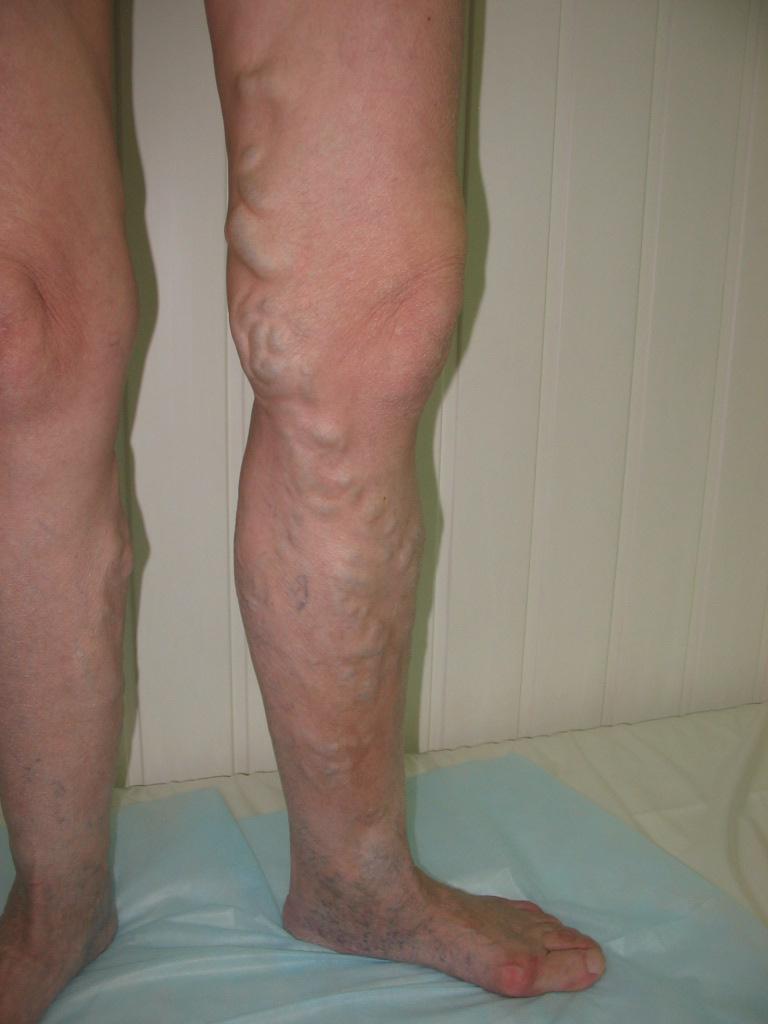
Для уточнения диагноза
В настоящее время специалистами предпочтение отдается компрессионной склеротерапии. Суть этого метода изложена выше.
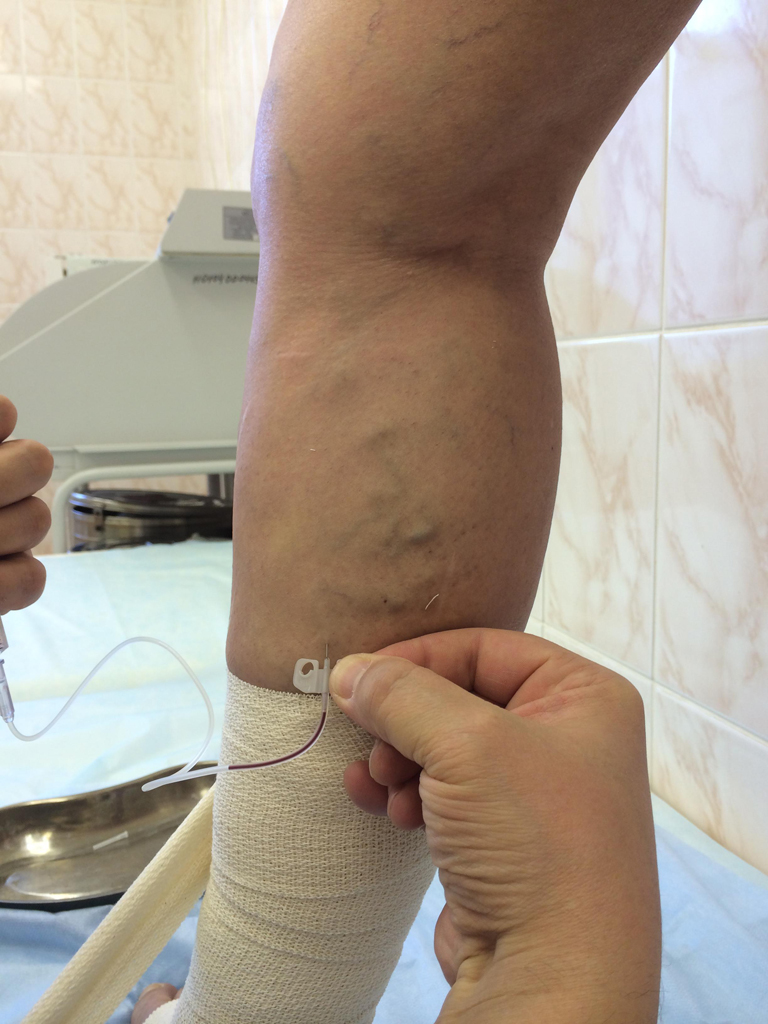
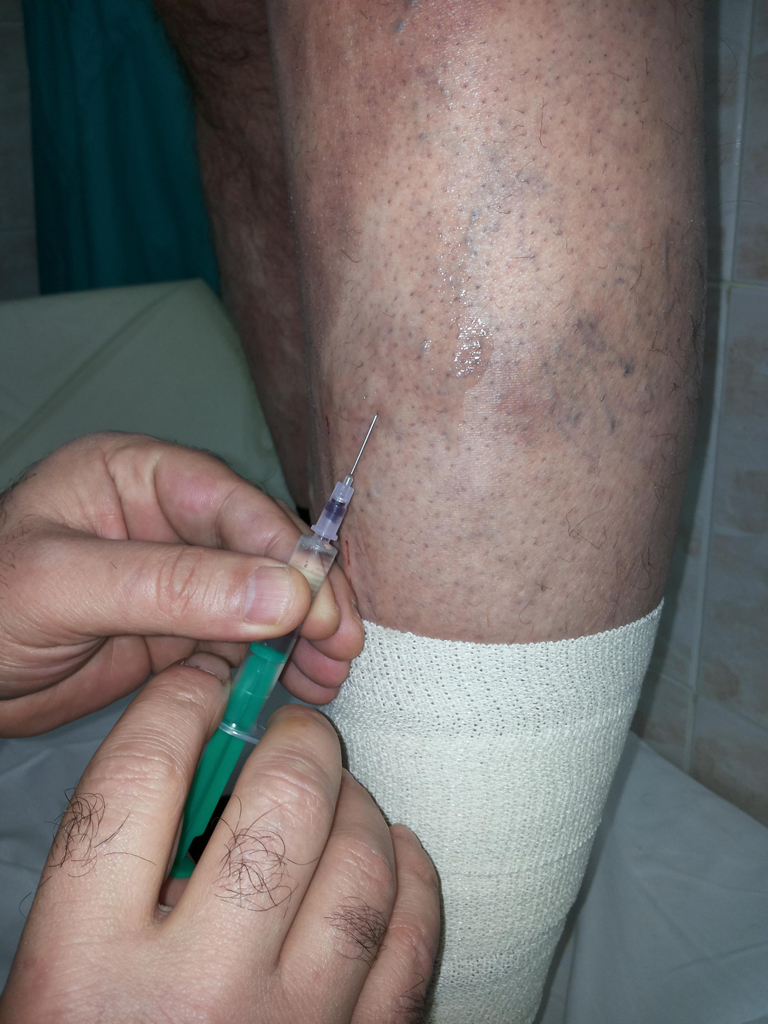
Только бинтовать ноги придется несколько дольше: 3–4 недели. Если воспользоваться медицинским компрессионным трикотажем, то начиная с 3 недели можно от бинтов отказаться. Современные лекарства и методики позволяют проводить это лечение даже при запущенных стадиях болезни, при условии информирования больного о временном характере достигнутого результата и возможном повторении процедуры через
Высокую эффективность лечения и косметического результата можно достичь при помощи выполнения минифлебэктомии. Методика заключается в удалении варикозно расширенных притоков подкожных вен специальными инструментами — крючками через проколы кожи, которые не зашивают.
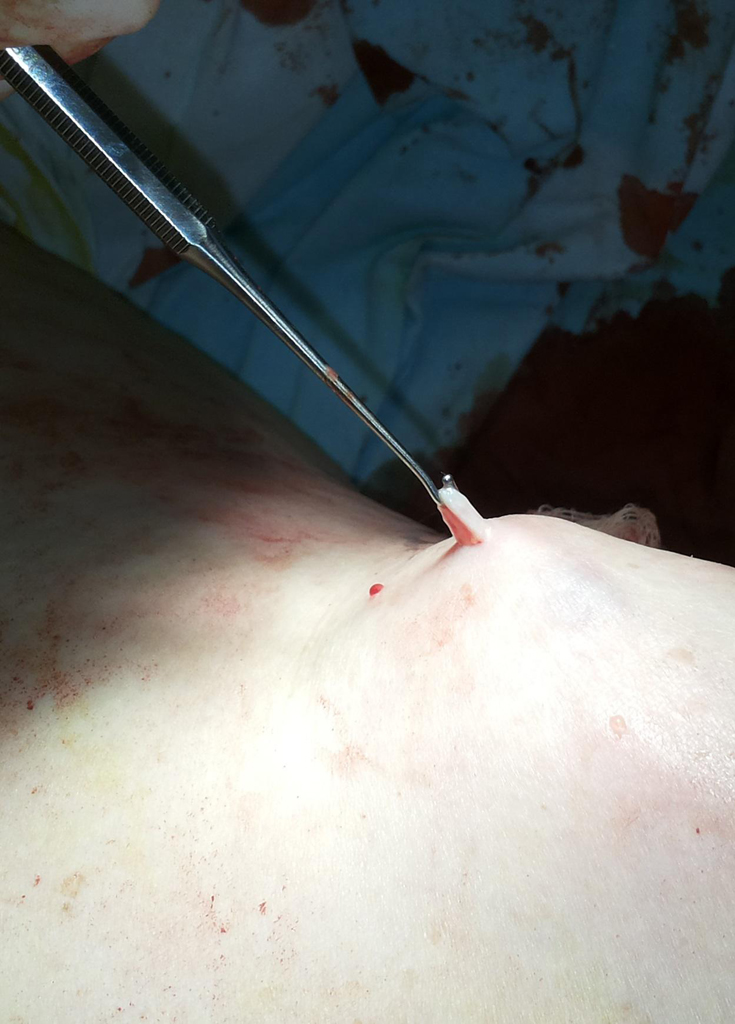
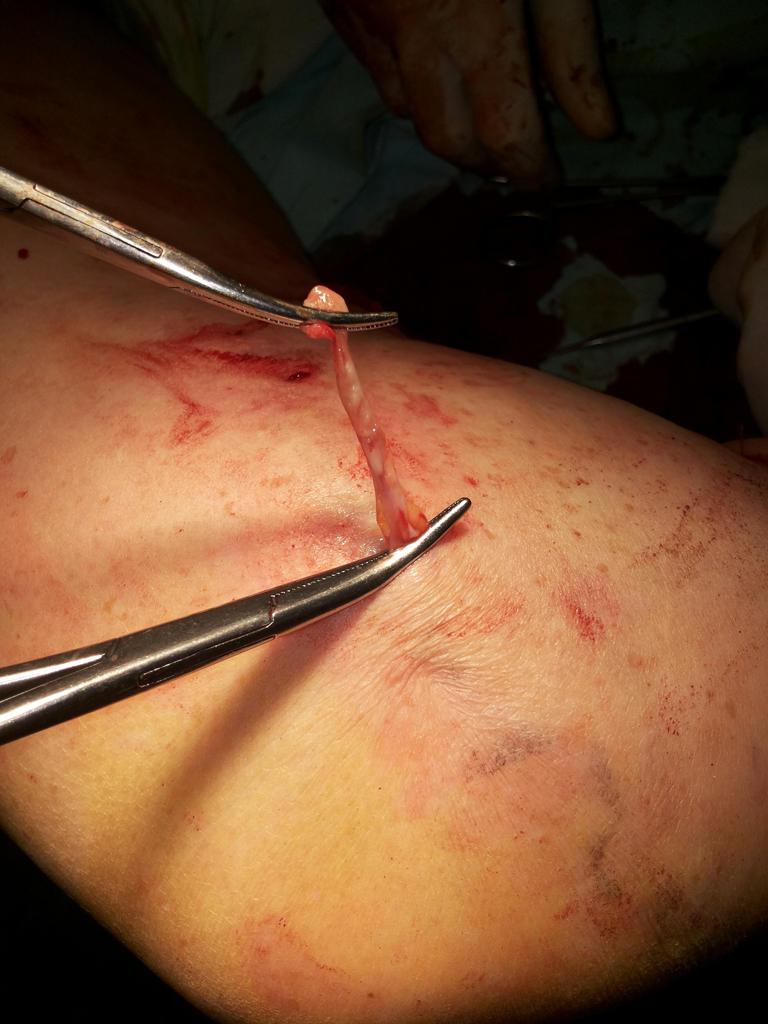
Манипуляция выполняется под местной анестезией с последующим наложением эластического бандажа или компрессионного трикотажа. Хотя госпитализация не требуется (эту процедуру можно выполнить амбулаторно), данный вид лечения лучше проводить в операционной с соблюдением всех требований асептики и антисептики. Послеоперационные гематомы (синяки) достаточно быстро исчезают и пациент наслаждается высоким косметическим результатом лечения.
Если больному
Насколько влияют на заболевание вен курение и прием алкоголя?
Вопрос табакокурения и приема алкоголя в данном случае не простой. Как врач я пропагандирую здоровый образ жизни. Всем известно, что курение и алкоголь вредны для организма, особенно при их бесконтрольном применении, но если касаться их влияния на венозную систему, то скажу, что прямого их влияния на заболевания вен нижних конечностей не выявлено.
Многие проблемы развития и лечения форм хронической венозной
Связаться с автором:
E
Наши больницы