ежедневно с 8:00 до 20:00
тел: +7 (499) 450-88-89
+7(499) 450-49-89
Предикторы прогрессирования фибрилляции предсердий у пациентов c хронической сердечной недостаточностью
Предикторы прогрессирования фибрилляции предсердий у пациентов c хронической сердечной недостаточностью
Подзолков В.И, Тарзиманова А.И.,
кафедра факультетской терапии №2
ФГАОУ ВО Первый МГМУ им. И.М.Сеченова Минздрава России
Фибрилляция предсердий (ФП) – наиболее распространенное нарушение сердечного ритма, встречающееся в клинической практике. [1]. Ежегодно количество пациентов с ФП значительно возрастает, что связано с увеличением продолжительности жизни и ростом патологии сердечно-сосудистой системы.
ФП встречается значительно чаще у больных с хронической сердечной недостаточностью (ХСН) [2]. Клинически выраженная сердечная недостаточность II-IV функционального класса по NYHA наблюдается у 30% больных с ФП [3]. Появление ХСН в 5 раз увеличивает риск развития ФП, что сочетается с высоким риском смертности, по сравнению с теми пациентами, у которых недостаточность кровообращения развивается на фоне синусового ритма [4]. С увеличением выраженности симптомов ХСН тяжесть ФП также возрастает.
Механизм возникновения ФП при ХСН связан с развитием фиброза предсердной ткани, который является отличительной чертой аритмогенного ремоделирования. Триггерами предсердного фиброза считают активацию ренин-ангиотензин-альдостероновой системы, воспаление и окислительный стресс [5].
В последнее время достигнуты определенные успехи в изучении естественного течения ФП – от стадии, не имеющей клинических проявлений, до конечной стадии, представляющей собою необратимую аритмию, ассоциирующуюся с развитием серьезных сердечно-сосудистых осложнений [6-8].
ФП начинается с коротких и редких эпизодов, которые постепенно становятся более длительными и частыми. Со временем у многих больных возникают стойкие формы ФП. Пароксизмы ФП возникают не беспорядочно, а группами. Число эпизодов аритмии может варьировать в широких пределах на протяжении месяцев или даже лет. Пароксизмальная ФП сохраняется в течение нескольких десятилетий только у небольшой части пациентов (2-3%) [6]. У большинства больных ФП неуклонно прогрессирует в персистирующую или постоянную формы. По оценкам ряда исследований частота перехода из персистирующей в постоянную форму ФП составляет от 20 до 30% в течение 1-3 лет наблюдений [7,8]. Научные исследования позволяют признать, что прогрессия ФП от пароксизмальной формы к персистирующей или постоянной может ухудшать клинический статус пациентов и их прогноз.
В современной медицинской литературе встречаются исследования, посвященные изучению факторов риска развития ФП, однако предикторы прогрессирования аритмии четко не определены. В связи с этим, выявление новых предикторов прогрессирования и изучение их роли в патогенезе ФП представляется весьма актуальным.
Цель исследования: Изучить предикторы прогрессирования ФП у больных ХСН.
Материалы и методы:
В исследование включено 64 больных ХСН с персистирующей формой ФП в возрасте от 59 до 82 лет (средний возраст 69,4±3,9 лет). Критерием включения пациентов было наличие у больных ХСН III-IV ф.к. по NYHA документированного пароксизма ФП, подтвержденного при электрокардиографическом исследовании (ЭКГ) или мониторировании ЭКГ по Холтеру. Оценка тяжести ХСН проводилась по критериям Нью-йоркской ассоциации сердца (NYHA) (ВНОК, ОССН, 2010г.) и в соответствии с Национальными рекомендациями общества специалистов по сердечной недостаточности (2013г). При сборе анамнеза и проведении непосредственного обследования больных, учитывалось наличие характерных жалоб больных или симптомов ХСН, а также патогномоничных клинических признаков. В дальнейшем диагноз подтверждался данными объективных, инструментальных и лабораторных методов обследования.
Критериями исключения были: острый коронарный синдром; воспалительные заболевания сердца; пороки сердца; тяжелая патология почек, печени, легких; анемии; заболевания щитовидной железы, онкологические заболевания, беременность, психические заболевания, злоупотребление алкоголем. Все больные подписывали письменное информированное согласие пациента. Проведение исследования было одобрено Локальным Комитетом по этике (протокол №07-10 от 15.07.2010 года).
Проспективное наблюдение за больными проводилось с сентября 2010 по июнь 2016 год (средняя продолжительность наблюдения составила 60±3 месяцев) и включало выполнение каждые 3 месяца телефонных контактов с пациентами, ежегодное проведение общеклинического и лабораторно-инструментального обследования: ЭКГ, суточного мониторирования ЭКГ по Холтеру, эхокардиографию. Прогрессия ФП оценивалась по результатам суточного мониторирования ЭКГ по Холтеру и данных дневников пациентов. Прогрессированием аритмии считали появление длительно персистирующей (до 1 года) или постоянной формы ФП.
При включении пациентов в исследование всем больным проводилось клиническое и лабораторно-инструментальное обследование. Общее клиническое обследование пациентов включало изучение жалоб, анамнеза, выявление факторов риска развития сердечно-сосудистых заболеваний, оценка объективного статуса больного, выполнение лабораторных методов обследования (клинические анализы крови и мочи, коагулограмму, исследование липидного и углеводного обмена, электролитов сыворотки крови, тиреоидных гормонов, определение концентрации мозгового и предсердного натрийуретических пептидов в плазме крови).
Структурно-функциональное состояние сердца оценивали методом эхокардиографии на аппарате «Siemens» (Германия), датчиком с частотой 3,74 МГц. Подсчитывались среднее значение 3-х последовательных циклов работы сердца. Использовались стандартные позиции из парастернального доступа.
Для определения концентраций предсердного (NT-proANP) и мозгового (NT-proBNP) натрийуретического пептидов выполнялся забор венозной крови. Приготовление и хранение плазмы крови проводилось в соответствии с рекомендациями, изложенными в инструкциях к наборам реактивов. Применялся иммуноферментный набор на микрочастицах (MEIA) в ЭДТА-плазме (Biomedica Gruppe, Австрия). Нормальными значениями считаются Nt-proBNP – 0-125 пг/мл; NT-proANP – 0,05- 10 нмоль/л.
Статистическая обработка полученных результатов проводилась на персональном компьютере с помощью программы Statistica 8.0 с использованием стандартных статистических методов обработки информации. Статистический анализ проводился с использованием параметрического критерия Стьюдента и критерия Х2. Для непараметрических данных при сравнении групп использовался U тест Манна-Уитни. Достоверными считали результат статистических исследований при вероятности ошибки р<0,05, что соответствует критериям, принятым в медико-биологических исследованиях.
Результаты
За 60±3 месяцев наблюдения сердечно-сосудистые осложнения были обнаружены у 23(36%) больных, из них 12(19%) пациентов умерли от сердечно-сосудистых событий, нефатальный инфаркт миокарда был диагностирован у 5(8%) больных, нефатальное острое нарушение мозгового кровообращения (ОНМК) - у 5(8%) пациентов, тромбоэмболия мелких ветвей легочной артерии возникла (ТЭЛА) у 1(2%) больного. Прогрессирование аритмии было отмечено у 38(59%) пациентов. В зависимости от клинического течения ФП были сформированы 2 подгруппы больных: в I группу вошли пациенты у которых за 60±3 месяцев наблюдения не было выявлено прогрессирования аритмии, во II группу - пациенты с прогрессированием ФП (таблица 1).
Исследуемые группы были сопоставимы по возрасту, полу, распространенности артериальной гипертензии (АГ) и ИБС, сахарному диабету и хронической обструктивной болезни легких (ХОБЛ). Перенесенный в анамнезе инфаркт миокарда достоверно чаще был диагностирован во II группе: у 8(57%) больных без прогрессирования ФП и у 29(76%) пациентов с прогрессированием ФП (р<0,05). Среднее значение баллов по шкале CHA2DS2-VASC составило 2,8±0,1 в I группе и 3,6±0,2 во II группе (р=0,05).
Таблица 1. Клиническая характеристика больных на момент включения в исследование
|
Клиническая характеристика больных |
Пациенты ХСН без прогрессирования ФП (I группа) |
Пациенты ХСН с прогрессированием ФП (II группа) |
р |
|
Количество пациентов |
14 |
38 |
|
|
Средний возраст, лет |
65,7±7,4 |
67,1±4,3 |
0,07 |
|
Мужчины Женщины |
7(50%) 7(50%) |
22(58%) 16(42%) |
0,06 |
|
Артериальная гипертензия |
6(43%) |
18(47%) |
0,06 |
|
ИБС: стенокардия напряжения II-III ф.к. |
12(86%)
|
32(84%)
|
0,09
|
|
Инфаркт миокарда в анамнезе |
8(57%) |
29(76%) |
0,03* |
|
Сахарный диабет |
2(14%) |
5(13%) |
0,08 |
|
ХОБЛ |
1(7%) |
2(5%) |
0,07 |
|
Средний балл по шкале CHA2DS2-VASC |
2,8±0,1 |
3,6±0,2 |
0,05 |
*p<0,05
Проведенная эхокардиография на момент включения в исследование обнаружила достоверное снижение ФВ ЛЖ у пациентов ХСН с прогрессированием ФП до 35,6±3,2% при сравнении с больными ХСН без прогрессирования ФП - 43,9±2,9% (р=0,03). КСР и КДР ЛЖ, размер ЛП не имели достоверных различий между группами (таблица 2).
Таблица 2. Параметры эхокардиографии на момент включения пациентов в исследование
|
Показатель |
Пациенты ХСН без прогрессирования ФП |
Пациенты ХСН с прогрессированием ФП |
р |
|
ФВ ЛЖ,% |
43,9±2,9 |
35,6±3,2 |
0,03* |
|
КДР ЛЖ, см |
5,4±0,1 |
6,0±0,1 |
0,06 |
|
КСР ЛЖ, см |
4,0±0,2 |
4,6±0,2 |
0,07 |
|
Передне-задний размер ЛП, см |
5,0 ±0,2 |
5,4±0,1 |
0,06 |
*- р<0,05
Уровень Nt-proBNP у больных ХСН без прогрессирования ФП был достоверно меньше, чем у пациентов ХСН с прогрессированием ФП - 918,6±12,2 пг/мл и 1380,4±11,1 пг/мл соответственно (р<0,05). Плазменные концентрации Nt-proANP у пациентов I и II группы не имели достоверных различий.
Таблица 3. Исходные значения Nt-proBNP и NT-proANP
|
Показатель |
Пациенты ХСН без прогрессирования ФП |
Пациенты ХСН с прогрессированием ФП |
р |
|
Nt-proBNP, пг/мл |
834,6±10,2 |
1210,4±11,1 |
0,01* |
|
NT-proANP, нмоль/л |
18,2±0,3 |
20,9±0,1 |
0,06 |
*- р<0,05
При проведении многофакторного анализа группы статистически значимым влиянием на прогрессирование аритмии обладали снижение ФВ ЛЖ и возрастание плазменных значений Nt-proBNP (таблица 3).
Таблица 4. Независимые факторы прогрессирования ФП
|
Факторы прогрессирования |
ОШ |
ДИ |
р |
|
ФВ ЛЖ менее 40% |
1,2 |
0,9-1,5 |
0,002 |
|
Nt-proBNP, пг/мл |
1,3 |
1,1-2,9 |
0,0001 |
*- р<0,05
Отношение шансов (ОШ) для ФВ ЛЖ менее 40% составляет 1,2 (доверительный интервал (ДИ) 0,9-1,5, р <0,05), ОШ для Nt-proBNP, пг/мл – 1,3 (ДИ 1,1-2,9).
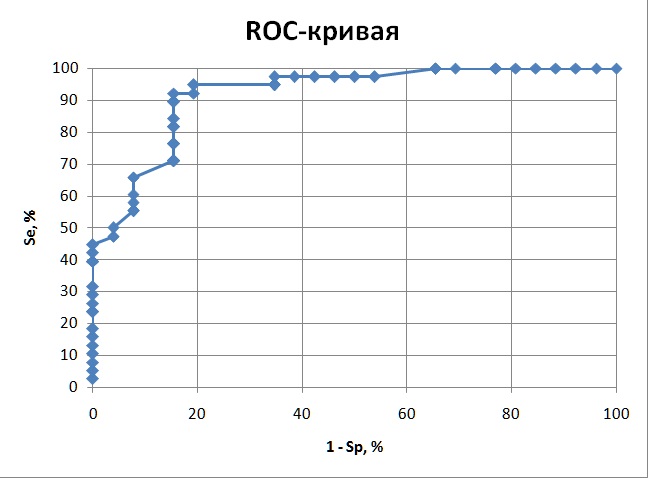
Для определения пограничных значений Nt-proBNP был выполнен ROC-анализ (таблица 5).
Таблица 5. Результаты ROC-анализа Nt-proBNP.
|
Показатель |
AUC |
Пороговое значение |
Чувствитель-ность |
Специфич-ность |
р |
|
Nt-proBNP, пг/мл |
0,919 |
903 |
92,1% |
84,6 |
<0,0001 |
У больных ХСН с персистирующей формой ФП при увеличении Nt-proBNP более 903 пг/мл можно с чувствительностью 92,1% и специфичностью 84,6% прогнозировать переход аритмии в постоянную форму (рисунок 1).
Обсуждение
Несмотря на то, что ФП, как и любое другое нарушение ритма, является лишь симптомом основного заболевания, возникновение данной аритмии значительно ухудшает качество жизни пациентов и прогноз. Длительное персистирование ФП, приводит не только к выраженным изменениям электрофизиологических свойств предсердий, но и способствует аритмогенному ремоделированию сердца. На сегодняшний день можно с уверенностью говорить, что ФП является одним из триггером сердечно-сосудистого континуума, который представляет собой непрерывную цепь взаимосвязанных изменений в сердечно–сосудистой системе от воздействия факторов риска, через постепенное возникновение и прогрессирование сердечно-сосудистых заболеваний до развития синдрома хронической сердечной недостаточности и смертельного исхода.
В 2014 году J. Heijman и соавт. описали модель возникновения и прогрессирования ФП [9]. По мнению авторов существует три основных механизма появления и прогрессирования ФП: генетическая предрасположенность, аритмогенная («ФП-индуцированнная») кардиомиопатия и структурное ремолирование миокарда при различной патологии сердца. Эволюция течения ФП и ее форма зависит от превалирования одного механизма над другим. Так, например, наличие генетической предрасположенности можно считать основной причиной идиопатической ФП в молодом возрасте, прогрессирование аритмии у этих пациентов взаимосвязана с выраженностью аритмогенной кардиомиопатии, возрастом и появлением сердечно-сосудистых заболеваний.
У большинства больных с пароксизмальной или персистирующей формой ФП роль генетических факторов в развитии аритмии невелика. Прогрессирование аритмии зависит от возраста и наличия сердечно-сосудистой патологии. Также, по мнению J. Heijman и соавт., у пациентов с персистирующей ФП трансформацию аритмии в более устойчивые формы определяет наличие сердечно-сосудистых предикторов прогрессирования [9].
В нашем исследовании было показано, что низкие значения ФВ ЛЖ менее 40%, являются ведущим предиктором прогрессирования ФП. Эти данные согласуются с исследованием Euro Heart Survey on AF [10].
Плазменные концентрации Nt-proBNP у больных ХСН с прогрессированием ФП были значительно выше, чем у больных ХСН без прогрессирования аритмии. Увеличение Nt-proBNP у этих пациентов можно объяснить тяжелой систолической сердечной недостаточностью. При проведении многофакторного анализа статистически значимым влиянием на прогрессирование аритмии у пациентов ХСН обладали снижение ФВ ЛЖ и возрастание плазменных значений Nt-proBNP, что согласуется с результатами работы Murakami N. и соавт (2017 г.). Ретроспективный анализ большой группы пациентов, вошедший в регистр BOREAS-CAG, обнаружил, что основным предрасполагающим фактором в развитии новых случаев ФП у больных ИБС является повышение уровня Nt-proBNP в плазме крови и развитие ХСН [11].
Таким образом, у больных ХСН и персистирующей формой ФП независимыми предикторами прогрессирования аритмии являются снижение ФВ ЛЖ менее 40% (ОШ 1,2, ДИ 0,9-1,5) и возрастание плазменных концентраций Nt-proBNP (ОШ 1,3, ДИ 1,1-2,9). При увеличении Nt-proBNP более 903 пг/мл можно с чувствительностью 92,1% и специфичностью 84,6% прогнозировать переход аритмии в постоянную форму.
Рисунок 1. ROC-кривая Nt-proBNP для прогнозирования перехода ФП в более устойчивые формы у больных ХСН
1. Guidelines for management of atrial fibrillation. The task force for the management of Atrial Fibrillation of European Society of Cardiology (ESC)// Eur. Heart J. – 2013;31 (19): 2369-439.
2. Lip GY, Tse HF, Lane DA. Atrial fibrillation //Lancet 2012; 379:648-661.
3. Kosiuk J., Van Belle Y., Bode K., et al. Left ventricular diastolic dysfunction in atrial fibrillation: predictors and relation with symptom severity// J.Cardiovasc Electrophysiol. 2012 Oct; 23(10): 1073-7.
4. Thomas J.,Wang MD, Martin G., et al. Temporal relations of atrial fibrillation and congestive heart failure and their joint influence on mortality (Framingham heart study). // Circulation. 2003; 107: 2920-2925.
5. Burstein B., Nattel S. Atrial fibrosis: mechanisms and clinical relevance in atrial fibrillation // J. Am. Coll. Cardiol., 2008, 51: 802–809.
6. Holmqvist F, Kim S, Steinberg BA et al. Heart rate is associated with progression of atrial fibrillation, independent of rhythm // Heart, 2015;101:894–899.
7. De Vos C.B., Pisters R, Nieuwlaat R et al. Progression from paroxysmal to persistent atrial fibrillation // Journal of the American College of Cardiology, JACC Vol. 55, No. 8, 2010, February 23, 2010:725–31.
8. Im SI, Chun KJ, Park SJ et al. Long-term prognosis of paroxysmal atrial fibrillation and predictors for progression to persistnt or chronic atrial fibrillation in the korean population.// J Korean Med Sci. 2015 Jul;30(7):895-902.
9. Heijman J, Voigt N, Nattel S, Dobrev D. Cellular and molecular electrophysiology of atrial fibrillation initiation, maintenance, and progression. // Circulation Research. 2014; 114(9):1483–1499.
10. Nieuwlaat R, Eurlings LW, Cleland JG, et al. Atrial fibrillation and heart failure in cardiology practice: reciprocal impact and combined management from the perspective of atrial fibrillation: results of the Euro Heart Survey on atrial fibrillation. // J Am Coll Cardiol 2009; 53:1690–8.
11. Murakami N., Tanno M., Kokubu N. et al. Distinct risk factors of atrial fibrillation in patients with and without coronary artery disease: a cross-sectional analysis of the BOREAS-CAG Registry data // Open Heart, 2017; 4(1): е000573.
Наши больницы